Rheumatologie Lüneburg - Dr. Böker
Schwerpunkte
Ein besonderer Schwerpunkt der Praxis stellt die Behandlung von Patienten mit rheumatischen Krankheitsbildern dar. Bei entzündlich-rheumatischen Erkrankungen greifen die veränderten Zellen der Gelenkinnenhaut Knorpel und Knochen an und führen bei ungebremstem Krankheitsverlauf zur Zerstörung der Gelenke
Gerade hier führt nur eine individuell auf jeden einzelnen Patienten abgestimmte Kombination der verschiedenen Therapieelemente zu einem nachhaltig guten Therapieerfolg. Für die erfolgreiche Langzeittherapie entzündlich rheumatischer Erkrankungen stehen heute moderne Konzepte zur Kombination langfristig wirksamer Basistherapeutika und innovative Medikamente zur Verfügung.
Zur Verbesserung der Funktion der Gelenke und zur Linderung der Beschwerden sind darüber hinaus physikalische Maßnahmen erforderlich, die entweder als Einzeltherapie bei der Krankengymnastik oder Ergotherapie oder im Rahmen von speziellen Therapieangeboten, zum Beispiel bei der Rheumaliga durchgeführt werden können. Diese Therapien werden nach Absprache mit dem Patientin und den Therapeuten in unserer Praxis rezepiert und im Verlauf auch auf ihren Erfolg kontrolliert.
Wir behandeln in unserer Praxis vorwiegend folgende rheumatische Erkrankungen:
Rheumatoide Arthritis - Psoriasis Arthritis - Spondylitis ankylosans (Morbus Bechterew) - Reaktive Arthritiden
Rheumatoide Arthritis
Die genaue Ursache der Rheumatoiden Arthritis ist bis heute nicht geklärt. Wichtige Aspekte bei der Entstehung der Erkrankung sind aber bekannt: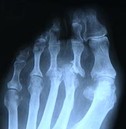

Genetik: Die Rheumatoide Arthritis wird nicht direkt vererbt, aber es gibt genetische Voraussetzungen für den Ausbruch der Erkrankung (deshalb kommt die RA in manchen Familien gehäuft vor)
Risiken für die Rheumatoide Arthritis: Rauchen, Umweltverschmutzung, Übergewicht u.a.
Symptome: Gelenkschwellungen durch Entzündung der Gelenkinnenhaut, Morgensteife der Gelenke, allgemeines Krankheitsgefühl, Rheumaknoten, im Verlauf eingeschränkte Beweglichkeit der Gelenke, Gelenkzerstörung (auch im Röntgenbild sichtbar), Beteiligung von inneren Organen und Blutgefäßen.
Die Rheumatoide Arthritis ist eine häufige Erkrankung. 1 % der Bevölkerung sind betroffen. Frauen sind bevorzugt betroffen. Die RA kann in jedem Lebensalter auftreten, am häufigsten beginnt sie zwischen dem 40. und 60. Lebensjahr. Die RA verläuft oft aggressiv. Nicht selten werden Gelenke schon in frühen Krankheitsstadien zerstört, deshalb ist eine frühe Diagnose wichtig.
Diagnose: Am Wichtigsten bei der Diagnose der Rheumatoiden Arthritis ist die Erhebung der rheumatologischen Krankengeschichte (Rheuma-Anamnese), sowie eine ausführliche körperliche Untersuchung. Darüber hinaus sind von Bedeutung: Laboruntersuchungen: Rheumafaktoren, CCP-Antikörper, Entzündungswerte (BSG, CRP), Untersuchung der Gelenkflüssigkeit (Synovia-Analyse) bei stark geschwollenen großen Gelenken u.a.
Bildgebung: Ultraschalluntersuchung der Gelenke (Sonographie), Röntgen, seltener Magnetresonanztomographie, Computertomographie, Knochenszintigramm.
Die Diagnose sollte frühzeitig gestellt werden, um eine aggressive Verlaufsform zu vermeiden.
Patienten können heute früh bei der Diagnostik mithelfen: Fragebogen zur Früherkennung im Internet: www.rheuma-check.de
Behandlung rheumatoiden Arthritis: Zur Therapie der rheumatoiden Arthritis stehen heute vielschichtige Behandlungsmöglichkeiten zur Verfügung, die in unserer Praxis, und gegebenenfalls auch stationär in der Ortho-Klinik angeboten werden können. Insbesondere die Basistherapie-Einstellung ist bei der RA entscheidend und wird in unserer Praxis nach den neuesten wissenschaftlichen Erkenntnissen gemeinsam mit dem Patienten geplant und eingeleitet. Lokale Therapiemaßnahmen wie Kortison-Injektionen zur raschen Schmerz- und Funktionsverbesserung
Wenn Gelenke durch die rheumatische Entzündung geschädigt sind, kann über spezielle orthopädische Therapien wie Orthesen und Operationen beraten werden.
Spondylitis ankylosans (Morbus Bechterew)
Die eigentliche Ursache der Spondylitis ankylosans ist nicht bekannt, aber bei vielen Patienten spielt eine genetische Veranlagung (vor allem das Vorhandensein des genetischen Merkmals HLA-B 27) eine wichtige Rolle. Umweltfaktoren und Gewohnheiten wie Nikotinkonsum scheinen ebenso wie bei der rheumatoiden Arthritis bei der Entstehung der Erkrankung in Frage zu kommen.Die Spondylitis ankylosans ist der Hauptvertreter aus der Krankheitsgruppe der Spondyloarthritiden, zu der unter anderem auch gehören: Psoriasisarthritis und -spondyloarthritis, reaktive Arthritis/Spondyloarthritis, axiale, periphere und undifferenzierte Spondyloarthritis. Bei diesem Krankheitsbild sind Männer häufiger betroffen als Frauen.
Symptome: Hauptsymptom bei allen Spondyloarthritiden ist der entzündliche Rückenschmerz, der vor dem 40. Lebensjahr beginnt. Typisch ist ein frühmorgendlicher tiefsitzender Kreuzschmerz mit Besserung bei Bewegung, nächtlicher Schmerz, morgendliche Steifigkeit der Wirbelsäule für mindestens 30 Minuten und in der Regel gutes Ansprechen auf Rheumaschmerzmittel (sogenannte Nicht-steroidale Antirheumatika, NSAR). Zusätzlich können periphere Gelenke beteiligt sein, bevorzugt die unteren Extremitäten.
Das Hauptsymptom ist der entzündliche Rückenschmerz, der insbesondere vor dem 40. Lebensjahr beginnt. Typisch ist ein frühmorgendlicher tiefsitzender Kreuzschmer mit Besserung bei Bewegung. Am wichtigsten (wie bei der rheumatoiden Arthritis): Erhebung der rheumatologischen Krankengeschichte (Rheuma-Anamnese) und ausführliche körperliche Untersuchung
Laboruntersuchungen: HLA-B 27, Entzündungsmerkmale wie BSG, CRP, u.a.
Bildgebung: Röntgenuntersuchungen der Wirbelsäule und der Kreuzdarmbeingelenke (Sakroiliakalgelenke) und zur Früherkennung besonders wichtig die Magnetresonanztomographie (MRT) der Sakroiliakalgelenke; Ultraschalluntersuchung, wenn periphere Gelenke betroffen sind.
Behandlungsmöglichkeiten: Die medikamentösen Therapien mit Rheumaschmerzmitteln (sogenannte Nicht-steroidale Antirheumatika, NSAR), mit Basismedikamenten wie Sulfasalazin und heute insbesondere Biologika wie TNF-Antagonisten bei schweren Verläufen mit hoher Entzündungsaktivität stehen zunächst im Vordergrund.
Wichtig ist insbesondere die intensive Krankengymnastik und physikalische Therapie um die Beweglichkeit der Wirbelsäule und der peripheren Gelenke zu erhalten bzw. zu verbessern. Lokale Therapiemaßnahmen wie Cortisoninjektionen in die entzündeten Kreuzdarmbeingelenke können bei entsprechender Indikation ebenfalls hilfreich sein, und werden in unserer Praxis auch regelmäßig durchgeführt.
Operative Maßnahmen: Patienten die an einer rheumatischen Erkrankung leiden, sind im Laufe ihres Lebens leider häufig an verschiedenen Gelenken betroffen. Dabei kommt im fortgeschrittenen Stadium rheumatischer Erkrankungen dem Ersatz von Hüft-, Knie- Sprung-, Schulter- oder Ellenbogengelenken durch entsprechende Kunstgelenke eine besondere Bedeutung zu. Die speziellen Belange der Patienten werden individuell berücksichtigt und bei Bedarf durch die Verwendung hochentwickelter Implantate umgesetzt. Bereits seit 1985 werden in der Ortho-Klinik spezielle Operationsverfahren für Rheumapatienten durchgeführt. Das Spektrum reicht von der Sehnenchirurgie über gelenkerhaltene und gelenkstabilisierende Eingriffe bis zum künstlichen Ersatz der Gelenke. Auch im Bereich der gelenkerhaltenden und gelenkersetzenden Operationen im Schulter- und Ellenbogengelenksbereich verfügen wir über einen großen Erfahrungsschatz. Die Klinik bietet zudem eine differenzierte Fußchirurgie an, die den Besonderheiten der behandelten Krankheitsursachen Rechnung trägt. Insbesondere die Behandlung des rheumatischen Rück- und Vorfußes bedarf einer abgestimmten Versorgung. Hierzu werden Orthopädietechniker und die Orthopädieschuhmachermeister engmaschig in das Behandlungskonzept einbezogen.
